医学的疾患と診断された人は、特に診断直後の重要な数か月間に、主要なうつ病のリスクが高まることが明らかになりました。
「診断はすべてを混乱させます。自分のアイデンティティの感覚、安全の感覚、さらには将来の自分だと思っていた人物像までも。それは、以前の自分を悼むような悲しみに似た感覚になることがあります」と、統合医療の医師スラグナ・ミスラ(Sulagna Misra)博士はエポックタイムズに語りました。
しかし、なぜうつ病のリスクがそれほど高まるのでしょうか? どのような要因が関与しており、医学的または個人的な初期段階での支援によって、どうすれば違いを生み出せるのでしょうか?
疾患がメンタルヘルスを予測する
1995年から2022年まで650万人以上を追跡した大規模なデンマークの人口ベースの研究では、身体疾患とうつ病との関連を調査しました。研究者たちは、心臓病、がん、筋骨格系障害など、さまざまな医学的状態に焦点を当て、それを経験した人が後に主要なうつ病を発症するかどうかを追跡しました。
医学的疾患を持つ人は、そうでない人に比べて、うつ病を経験する可能性が2倍以上高いことが判明しました。特に筋骨格系疾患はうつ病との関連が最も強く、甲状腺の問題など内分泌系の疾患は最も関連が弱いことが示されました。
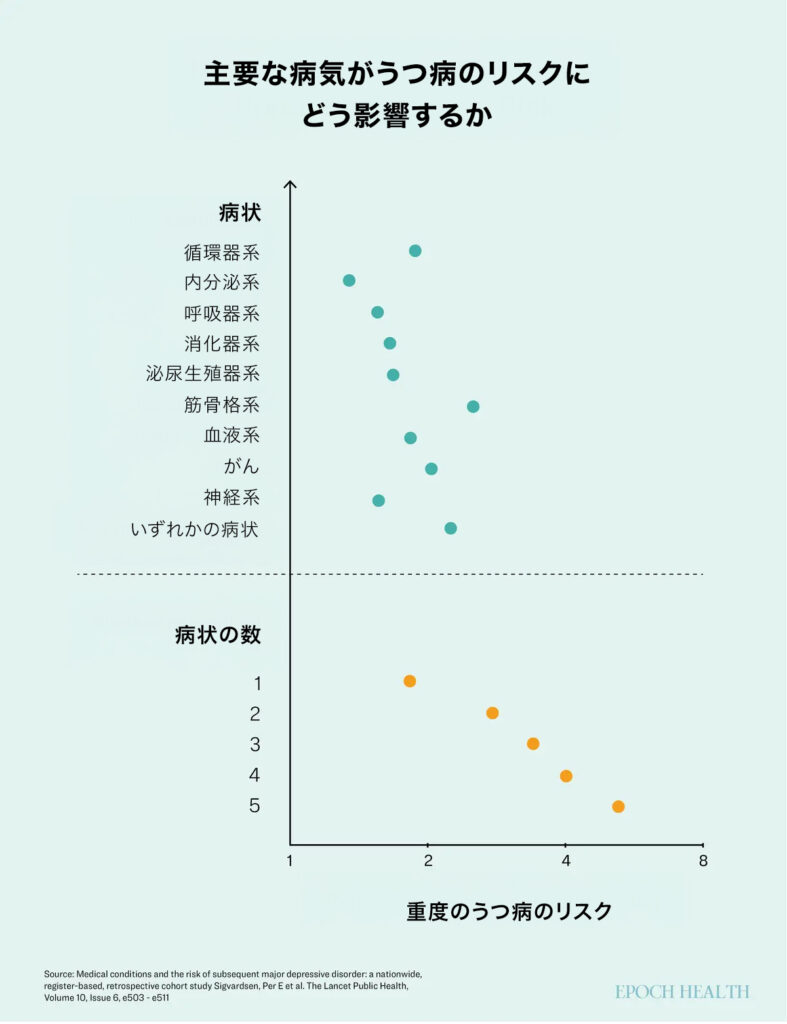
「私たちのクリニックでは、ポストCOVID-19症候群やME/CFS(筋痛性脳脊髄炎/慢性疲労症候群)の患者は、一般の人々と比べてうつ病を発症する可能性が4倍以上高いです」と、ライフスタイル医学の医師キャロライン・ギブソン(Caroline Gibson)博士はエポックタイムズに語りました。
ME/CFSは、筋肉痛、関節痛、こわばりなど、筋骨格系の症状を伴うことがよくあります。
医学的状態とうつ病との関連には、いくつかの要因が関係しています。
生物学的には、脳、ホルモンバランス、腸内細菌叢、あるいは炎症を伴う多くの医学的状態が、気分に直接影響を与え、うつ病のリスクを高める可能性があるとギブソン氏は述べています。
診断を受けることによる心理的影響、特にその診断が個人のアイデンティティにとって圧倒的あるいは脅威と感じられるものであれば、無力感、コントロールの喪失、孤独感を引き起こす可能性があります。将来への不確実性、治療への不安、あるいは健康の悪化に対する恐怖も、不安やうつ症状を悪化させる要因になり得ると彼女は説明しています。
さらに、身体疾患は仕事の喪失、社会的交流の減少、他者への依存の増加などライフスタイルの変化を伴うことが多く、これらがうつ病を引き起こしたり、症状を悪化させたりする原因になる場合もあります。
「大丈夫じゃなくても大丈夫」
医学的診断後にうつ病のリスクが増加することを理解することで、医療システムは、特に脆弱になりやすい診断直後の数か月間に、患者をより良く支援するための重要な機会を得ることができます。
「最も重要なのは、まずコミュニケーションです」とミスラ氏は述べました。
彼女は、フォローアップケアは検査だけにとどまらず、精神保健サービス、定期的なチェックイン、セラピーやサポートグループへの簡単なアクセスなど、感情面のサポートも含むべきだと話しています。
「対応するためにシステムが崩壊を必要としてはなりません」とミスラ氏は強調しました。
ギブソン氏は、医師、看護師、心理学者、セラピストを結集したホリスティックなケアを用いて、慢性疾患を治療することを提案しました。これにより、患者に対する「統合された」アプローチが可能になります。
また、患者が「聞いてもらえている」「理解されている」と感じられる安全な空間をつくることが最優先だと述べました。恐れ、怒り、悲しみといった感情が正常であることを伝えることも重要だとしています。
ギブソン氏は、多くの患者が「苦しむことに罪悪感を持ち、自分で対処すべきだ」と信じていると指摘しました。
「大丈夫じゃなくても大丈夫だと、人々が知ることが大切です」と彼女は語りました。
さらに、患者の気持ちを言い換えることは非常に有効です。それにより、患者は自分が肯定されたと感じることができます。
ミスラ氏は、特にベッドから起きるのに苦労している患者に対して、定期的にチェックインすることの重要性を強調しました。
「時には、自分がまだ大切な存在だと再確認する必要があるのです」と彼女は述べました。
ライフスタイルの変更
小さなライフスタイルの変化は、患者に主体性と安心感をもたらすことができます。
最も見過ごされがちでありながら、影響力のあるツールの一つは「睡眠」です。睡眠の乱れは、うつ病の症状であると同時に、原因にもなり得ます。
「簡単な就寝ルーティンでさえ、混乱した心を落ち着かせる助けになります」とミスラ氏は話しました。
適切な睡眠量を確保することが鍵です。ある人口ベースの研究では、睡眠が多すぎても少なすぎても、うつ病のリスクを高めることが分かっています。
休息とは睡眠だけを意味しません。創造的な遊び、感覚的な休憩、自然の中で過ごす時間、朝のお茶や夜のジャーナリングといった儀式も、意味ある一時停止となりますとミスラ氏は語りました。
家族、友人、ピアグループなどを通じて強力なサポートシステムを築く・維持することは、患者に良い影響を与えます。社会的孤立はうつ病の大きなリスク要因ですが、人とのつながりはそのすべてを変えることができるとギブソン氏は述べました。
ミスラ氏は、誰が「安心感を与える安全な存在」であるかに意識を向けるよう、患者に勧めています。
「病気になると、人はさまざまな反応を示します。心に平和をもたらしてくれる人に頼ってください」と彼女は語りました。
食事もまた、治療の一手段です。オメガ3脂肪酸、抗酸化物質、全粒穀物が豊富なホールフード中心の食事は、うつ病に関連する炎症や酸化ストレスを軽減するのに役立ちます。特に地中海式の食事パターンは、うつ症状の発症率の低さと関連があるとギブソン氏は述べました。
また、瞑想、呼吸法、ボディスキャンなどのマインドフルネスを基盤とした実践は、患者が不確実性や感情的な苦痛に対処するのを助けてくれます。
「マインドフルネスは、新しい現実をより受け入れることを促します」とギブソン氏は述べました。
このような考え方は、ライフスタイル医学の原則と組み合わせることで、診断後の心身両面を支える枠組みを提供することができると彼女は話しています。
「そして、医師もそれを感じています。厳しい診断を伝えることは、単なる臨床的行為ではなく、個人的なものです。あなたが癒されれば私たちも喜び、あなたが傷ついていれば私たちも心を痛めます」とミスラ氏は述べました。
彼女は、医師もまた感情的な重荷を背負っており、時には個人的に、時には患者が去った後もそれを感じ続けると説明し、「この困難な瞬間が永遠に続くわけではないことを忘れないでください」と語りました。
「癒しは直線的ではありませんし、悲しみもそうではありません。一呼吸、一時間、一日ずつ進んでください」とミスラ氏は述べました。
(翻訳編集 日比野真吾)























 ご友人は無料で閲覧できます
ご友人は無料で閲覧できます Line
Line Telegram
Telegram



ご利用上の不明点は ヘルプセンター にお問い合わせください。